Co to jest pęcherzyca?
Pęcherzyca to rzadka, przewlekła choroba autoimmunologiczna skóry i błon śluzowych, w której układ odpornościowy atakuje własne komórki naskórka. Efektem są pęcherze, nadżerki i bolesne owrzodzenia, najczęściej w obrębie jamy ustnej, tułowia, twarzy i pachwin. Choroba wynika z wytwarzania przeciwciał przeciwko desmogleinie – białku odpowiedzialnemu za „spójność” komórek skóry. W efekcie komórki ulegają rozdzieleniu, a między nimi gromadzi się płyn, tworząc pęcherze. Pęcherzyca może mieć różne postacie kliniczne – najczęściej występująca to pęcherzyca zwykła i liściasta.
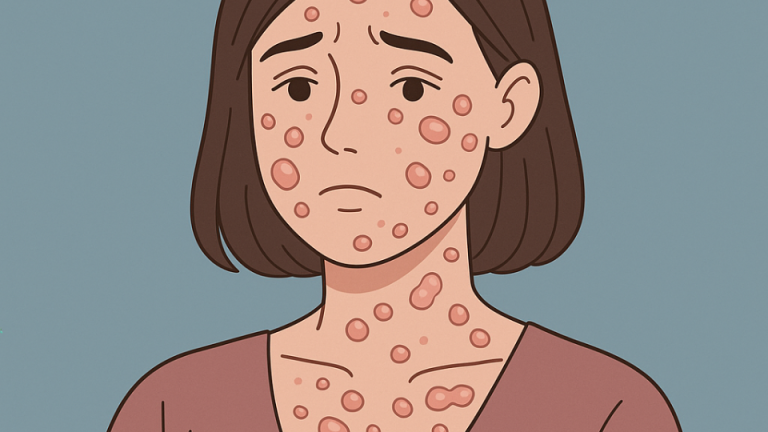
Jak wygląda pęcherzyca?
Objawy pęcherzycy bywają bardzo charakterystyczne. Początkowo może pojawić się nadżerka w jamie ustnej – piekąca, bolesna i niechcąca się goić. Z czasem pojawiają się miękkie, wiotkie pęcherze na skórze, które łatwo pękają i tworzą otwarte rany. Skóra wokół zmian może być zaczerwieniona i bolesna, a uszkodzenia – trudne do wygojenia. W badaniu dermatologicznym często stwierdza się tzw. objaw Nikolskiego, czyli złuszczanie naskórka pod wpływem lekkiego pocierania. Pęcherzyca nie tylko wygląda niepokojąco, ale też znacząco wpływa na jakość życia pacjenta.
Czy pęcherzyca jest wyleczalna?
Pęcherzyca nie jest całkowicie wyleczalna, ale przy odpowiednim leczeniu możliwe jest uzyskanie remisji objawów. Leczenie opiera się głównie na stosowaniu leków immunosupresyjnych (najczęściej kortykosteroidów) oraz leków modyfikujących odpowiedź immunologiczną. Celem terapii jest zatrzymanie procesu autoagresji i złagodzenie objawów. W ostatnich latach stosuje się również terapie biologiczne, które pozwalają na bardziej precyzyjne działanie. Choć choroba może nawracać, wielu pacjentów osiąga długotrwałą poprawę i prowadzi normalne życie.
Czy pęcherzyca jest zaraźliwa?
Pęcherzyca nie jest chorobą zakaźną – nie można się nią zarazić poprzez kontakt z chorym, jego oddechem czy dotykiem. Mimo że zmiany skórne mogą wyglądać jak infekcyjne, źródłem problemu nie są bakterie ani wirusy, lecz reakcja autoimmunologiczna organizmu. Warto o tym pamiętać, ponieważ niektórzy pacjenci doświadczają wykluczenia społecznego z powodu niewiedzy otoczenia. Pęcherzyca wymaga leczenia, ale nie izolacji – nie ma ryzyka przeniesienia choroby na innych.
Czy pęcherzyca jest śmiertelna?
Pęcherzyca może prowadzić do poważnych powikłań, ale dzięki współczesnej medycynie śmiertelność tej choroby znacznie spadła. W przeszłości nieleczona pęcherzyca niosła duże ryzyko zgonu, głównie z powodu infekcji i odwodnienia przez rozległe uszkodzenia skóry. Dziś, dzięki immunosupresji i monitorowaniu stanu pacjenta, większość chorych funkcjonuje bez poważnych zagrożeń życia. Kluczowa jest jednak szybka diagnoza i regularna opieka lekarska. Śmiertelność zależy od postaci choroby, stanu ogólnego pacjenta i skuteczności leczenia.
Jak diagnozuje się pęcherzycę?
Rozpoznanie pęcherzycy opiera się na ocenie klinicznej oraz wynikach badań dodatkowych. Lekarz dermatolog zleca zwykle biopsję skóry, badania immunofluorescencyjne (bezpośrednie i pośrednie) oraz testy serologiczne wykrywające przeciwciała przeciw desmogleinie. Ważne jest również odróżnienie pęcherzycy od innych chorób pęcherzowych, takich jak pemfigoid czy opryszczkowe zapalenie skóry. Im szybsze rozpoznanie, tym większe szanse na zahamowanie rozwoju choroby i poprawę jakości życia pacjenta.
Kiedy podejrzewać pęcherzycę?
Podejrzenie pęcherzycy powinno pojawić się, gdy występują bolesne nadżerki w jamie ustnej lub pęcherze na skórze bez wyraźnej przyczyny. Jeśli zmiany nie goją się mimo leczenia, mają tendencję do pękania i pojawiają się kolejne – warto skonsultować się z dermatologiem. U niektórych pacjentów objawy mogą przypominać afty lub infekcje grzybicze, co opóźnia diagnozę. Świadomość tej choroby jest kluczowa – wczesne leczenie może zapobiec groźnym powikłaniom i poprawić komfort życia.